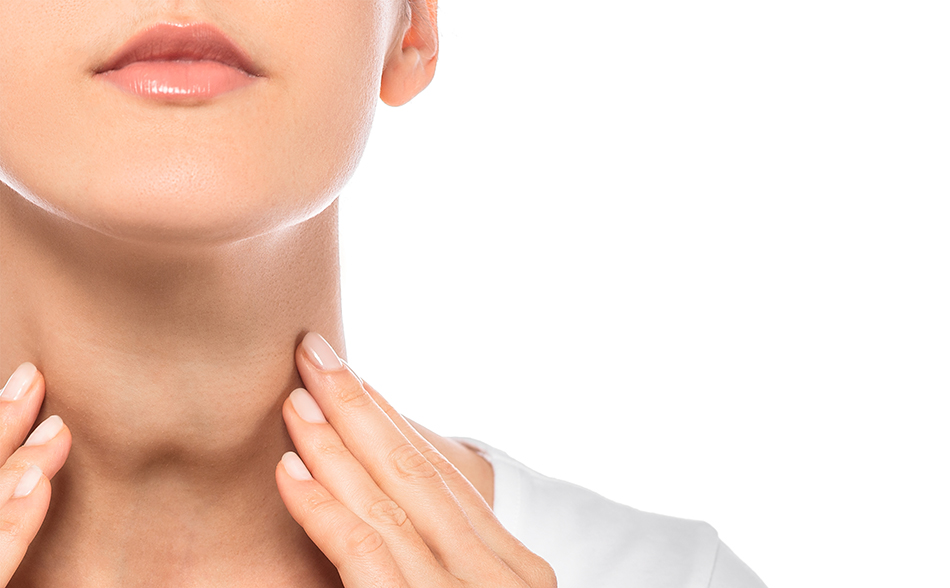
تیروئید یکی از مهمترین غدد بدن است که در جلوی گردن قرار دارد و وظیفهی آن تولید هورمونهایی است که بر سوختوساز، انرژی، وزن، خلقوخو و حتی باروری تأثیر میگذارند. وقتی این غده نتواند به اندازهی کافی هورمون تولید کند، بدن وارد حالتی به نام کمکاری تیروئید میشود. این اختلال در زنان چندین برابر شایعتر از مردان است و علائم آن گاهی آنقدر آهسته پیش میرود که تا مدتها فرد متوجه بیماری نمیشود. چرا زنان بیشتر به کمکاری تیروئید مبتلا میشوند؟ عامل اصلی این تفاوت جنسیتی را میتوان در تأثیر هورمونهای زنانه جستوجو کرد. نوسانات هورمون استروژن در دوران قاعدگی، بارداری و یائسگی میتواند بر عملکرد تیروئید اثر بگذارد. علاوه بر این، بیماریهای خودایمنی مانند هاشیموتو که عامل شایع کمکاری تیروئید است، در خانمها بیشتر دیده میشود. وراثت، استرس مزمن، کمبود ید در رژیم غذایی و حتی مصرف برخی داروها نیز از عوامل کمکی محسوب میشوند. علائم کمکاری تیروئید در زنان علائم این بیماری ممکن است نامشخص و شبیه خستگی معمولی یا افسردگی باشند، اما با دقت بیشتر میتوان نشانههای زیر را تشخیص داد: احساس خستگی یا خوابآلودگی مداوم افزایش وزن بیدلیل یا مشکل در کاهش وزن خشکی پوست و ریزش مو سردی دست و پا حتی در هوای معمولی کاهش تمرکز، کندی ذهن و فراموشی اختلال در چرخه قاعدگی یا مشکلات باروری یبوست مزمن تورم در ناحیه گردن (در موارد پیشرفته) اگر چند مورد از این علائم با هم وجود داشته باشد، حتماً باید آزمایش خون انجام شود تا سطح هورمونهای TSH، T3 و T4 بررسی گردد. تشخیص و اهمیت مراقبت پزشکی تشخیص کمکاری تیروئید صرفاً با علائم ظاهری ممکن نیست؛ باید از راه آزمایشهای دقیق، وضعیت هورمونها مشخص شود. پزشک پس از مشاهده نتایج، معمولاً داروی لووتیروکسین را تجویز میکند تا مقدار هورمون تیروئید در بدن تنظیم شود. میزان مصرف این دارو باید متناسب با نیاز فرد باشد و تحت نظر پزشک تغییر کند. بیتوجهی به درمان باعث مشکلات قلبی، تورم بدن، افسردگی شدید و حتی ناباروری میشود؛ بنابراین پیگیری منظم آزمایشها ضروری است. نقش تغذیه و سبک زندگی در کنترل بیماری اگرچه داروی تیروئید اساس درمان محسوب میشود، اما رژیم غذایی و سبک زندگی سالم میتواند اثربخشی آن را افزایش دهد: مصرف ید کافی؛ نمکهای یددار استفاده کنید، اما زیادهروی نکنید. خوردن غذاهای سرشار از سلنیوم و زینک مثل ماهی، تخممرغ و مغزها برای عملکرد بهتر تیروئید مفید است. پرهیز از مصرف زیاد سویا و کافئین، چون جذب داروهای تیروئیدی را کاهش میدهند. ورزش منظم باعث افزایش انرژی، کنترل وزن و بهبود خلقوخو میشود. خواب کافی و اجتناب از استرس روزانه نیز در بهبود وضعیت هورمونی نقش مهمی دارند. کمکاری تیروئید و بارداری برای زنان باردار، کنترل تیروئید اهمیت دوچندان دارد. در دوران بارداری، بدن به مقدار بیشتری هورمون تیروئید نیاز دارد تا رشد سالم جنین انجام شود. اگر مادر درمان نشده باشد، خطر زایمان زودرس، سقط جنین یا آسیبهای رشد عصبی در جنین افزایش مییابد. بنابراین زنان باید پیش از بارداری و در طول آن چندین بار سطح هورمونهای تیروئید را بررسی کنند. آیا کمکاری تیروئید قابل درمان کامل است؟ در اغلب موارد، این اختلال قابل کنترل است، ولی نه همیشه قابل درمان کامل. با مصرف منظم دارو و رعایت توصیههای پزشکی، فرد میتواند زندگی طبیعی داشته باشد. برخی بیماران پس از چند سال ممکن است نیاز به کاهش دوز دارو داشته باشند، اما قطع دارو بدون نظر پزشک خطرناک است. جمعبندی کمکاری تیروئید در زنان بیماریای خاموش و تدریجی است که در صورت تشخیص بهموقع کاملاً قابل کنترل میباشد. زنان باید نسبت به تغییرات جسمی و روانی خود آگاه باشند و آزمایش تیروئید را در چکاپ سالانهی خود قرار دهند. رعایت تغذیه مناسب، مدیریت استرس و همکاری با پزشک متخصص باعث میشود این اختلال هیچ مانعی برای داشتن زندگی سالم و پرانرژی نباشد. نویسنده: داکتر معصومه پارسا