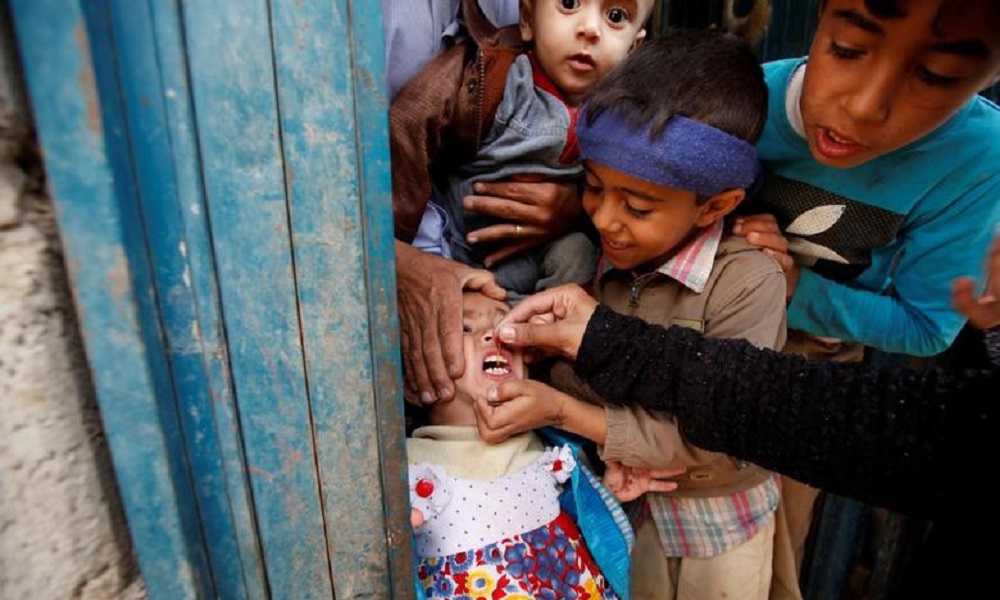
وزارت صحت عامهی حکومت سرپرست اعلام کرده است که در نخستین کارزار واکسیناسیون پولیو سال ۲۰۲۵ میلادی، قرار است ۱۱.۶ میلیون کودک زیر پنجسال واکسن پولیو دریافت کنند. این کارزار که امروز (دوشنبه، اول ثور) آغاز میشود در ۳۴ ولایت کشور برگزار خواهد شد و در این دور کارزار واکسن پولیو در همه حوزه های کشور از اول تا سوم ثور تطبیق میشود. در اعلامیهی وزارت صحت عامه آمده است که این کارزار در در ولایات ننگرهار، کنر، لغمان، نورستان، هلمند و شهر قندهار تا ۴ ثور ادامه خواهد داشت. وزارت صحت عامه تاکید کرده است: «به اطفال داری سن ۶ ماه الی ۵ سال ویتامن (ای) نیز داده میشود که در صحتمندی چشم، جلد و سیستم معافیتی آنها کمک میکند.» باید گفت که پیش از این رادیو ملی آمریکا گزارش داده بود که حکومت فعلی پس از تسلط بر افغانستان محدودیت بر اجرای واکسن پولیو را گسترش دادهاند. در گزارش آمده است که کاهش قراردادهای آژانس توسعه بینالمللی ایالات متحده که از برنامههای واکسیناسیون فلج کودکان حمایت میکرد، نگرانیهایی را برانگیخته که کشورهای دیگر نیز ممکن است که به بازگشت این بیماری مواجه شوند. با وجود کارزارهای واکسیناسیون داخلی و کمکهای جهانی، پاکستان و افغانستان تا اکنون نتوانستهاند این بیماری را متوقف کنند. در سال ۲۰۲۴ میلادی، آمار پاکستان به ۷۴ مورد افزایش یافت، اما در افغانستان ۲۴ مورد ثبت شد. در سال جاری میلادی تا اکنون، پاکستان ۶ مورد و افغانستان ۱ مورد گزارش کردهاند.